いびきが大きく、朝起きても疲れが取れないような症状が続く場合、睡眠時無呼吸症候群(SAS)の可能性があります。この病気は放置すると、高血圧や心疾患などのリスクが高まることが報告されているため、早めに状態を確認することが大切です。
この記事では、自宅でできるセルフチェックの方法と、受診の目安、検査や治療の流れをわかりやすく解説します。自宅での健康チェックの参考にしてください。
目次
睡眠時無呼吸症候群とは?放置できない睡眠の病気
まずは、睡眠時無呼吸症候群の基本を見ていきましょう。
なぜ睡眠中に呼吸が止まるのかを理解すると、セルフチェックや対策の意味が明確になります。
参考:日本呼吸器学会「I-05 睡眠時無呼吸症候群(Sleep Apnea Syndrome:SAS)」
寝ている間に呼吸が止まる仕組み
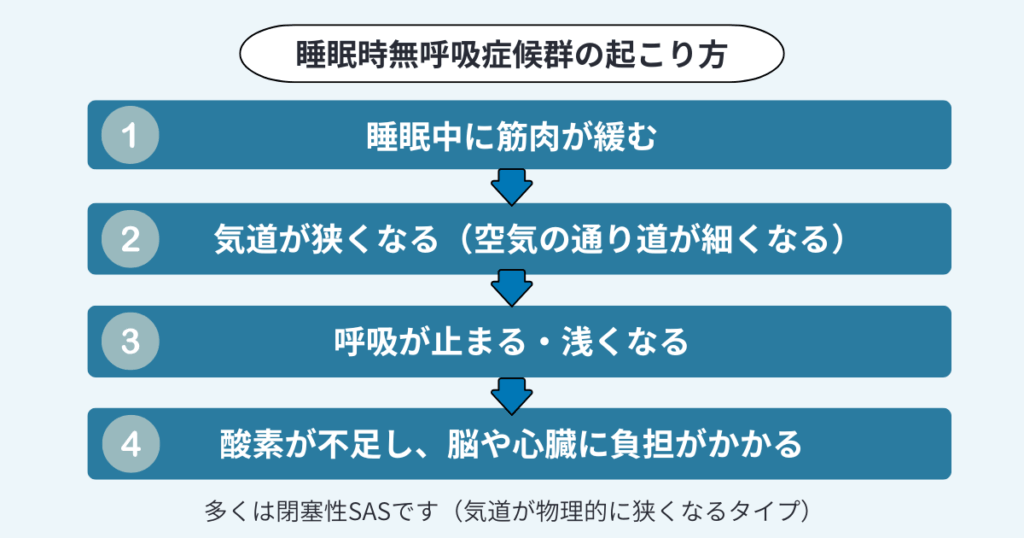
睡眠時無呼吸症候群の多くは、眠っている間に空気の通り道である「気道」が狭くなることで起こる閉塞性SASです。
睡眠中は喉の筋肉が緩むため、特に仰向けで寝ていると舌の付け根などが気道に落ち込み、呼吸がしにくくなります。その結果、体内の酸素が不足し、脳や心臓に負担がかかることがあります。
気づきにくい主な症状と特徴
睡眠時無呼吸症候群は寝ている間に起こるため、本人は症状に気づきにくく、一緒に寝ている家族が先にいびきや呼吸の異常に気づくことも多いです。日中の強い眠気や倦怠感といった症状は「ただの疲れやストレス」と思い込み、見過ごされやすい傾向があります。
以下のような症状に心当たりがないか、確認してみてください。
- 大きないびきをかく、または呼吸が止まっていると指摘される
- 日中に強い眠気を感じたり、集中力が続かない
- 朝起きたときに頭痛や喉の渇きがある
- 夜中に何度もトイレに起きる
自宅でできる睡眠時無呼吸症候群セルフチェック
自分の状態を客観的に確認することが、早期発見につながります。
以下のチェックはあくまで目安として活用し、気になる結果が出た場合は医療機関に相談しましょう。
本人編|質問に答えてリスクを確認
まずは自身の状態を把握するために、簡単な質問票でチェックしてみましょう。
以下の5つの質問のうち、当てはまる項目がいくつあるか数えてみてください。
▼セルフチェック表(自己点検の目安)
| 質問 | 回答 |
|---|---|
| 大きないびきをかくと指摘されたことがある | はい・いいえ |
| 日中に強い眠気を感じたり、居眠りしたりすることがある | はい・いいえ |
| 高血圧の治療を受けている、または血圧が高い | はい・いいえ |
| 首回りが太い(目安:40cm以上)、または最近体重が増えた | はい・いいえ |
| 50歳以上、または男性である | はい・いいえ |
▼判定結果の目安
| 該当数 | リスク | 行動の目安 |
|---|---|---|
| 0〜2個 | 低リスク | 生活習慣を見直し、経過を観察しましょう。 |
| 3〜4個 | 中リスク | できるだけ早めに医療機関への相談を。 |
| 5個以上 | 高リスク | 専門医の診察を受け、精密検査を検討しましょう。 |
※このチェックは目安です。正式なスクリーニングには、STOP-Bang質問票(日本語版)などが用いられます(3点以上で受診検討の目安)
参考:日本プライマリ・ケア連合学会誌(2019)「閉塞性睡眠時無呼吸症候群のリスク評価における日本語版 STOP-Bang テストの有用性(PDF)」
家族編|同居者が気づけるチェックポイント
本人が気づきにくい睡眠中の異常は、家族が発見のきっかけになることがあります。
もし同居しているご家族に気になる様子があれば、睡眠中の状態を観察してみてください。
- 睡眠中に10秒以上、呼吸が止まっている
- いびきの後、あえぐような苦しそうな呼吸をする
- 寝返りが異常に多い、または手足をやたらに動かす
- 朝起きても疲れた様子で、機嫌が悪いことが多い
これらの様子が見られる場合は、スマートフォンなどで呼吸音や睡眠の様子を記録しておくと、診察の際に医師へ状況を伝えやすくなります。
セルフチェック結果から考える次の行動
チェック結果に応じて、どのように行動すればよいかを見ていきましょう。
早めに相談や検査を受けることで、症状の進行を防げる可能性があります。
結果別の行動まとめ
セルフチェックの結果に応じて、取るべき行動を確認しておきましょう。
リスクの度合いに応じた対応が、健康維持のために大切です。
▼結果別の行動表
| 判定 | アクション | 推奨タイミング |
|---|---|---|
| 低リスク | 睡眠環境を整え、生活習慣を見直しながら経過観察。 | 定期的にセルフチェックを続けましょう。 |
| 中リスク | 自宅でできる簡易検査やオンライン診療を検討。 | できるだけ早めに医療機関へ相談を。 |
| 高リスク | 専門の医療機関で精密検査(終夜睡眠ポリグラフ:PSG)を受ける。 | 早期の受診を推奨します。 |
検査の結果、無呼吸低呼吸指数(AHI)が20以上の場合、CPAP(シーパップ)療法が健康保険の対象となります。
CPAPは、鼻に装着したマスクから空気を送り込み、気道がふさがるのを防ぐ治療法です。治療初期には鼻の乾燥などの不快感が出ることがありますが、加湿器の併用や機器の調整で改善できます。
参考:日本呼吸器学会「Q30. CPAP(シーパップ)とはどのような治療法ですか?」
検査の流れ
睡眠時無呼吸症候群の検査には、主に「簡易検査」と「精密検査(終夜睡眠ポリグラフ:PSG)」の2種類があります。
まずは自宅での簡易検査を行い、その結果に応じて精密検査へ進むのが一般的です。いずれも医師の判断のもとで保険適用されることが多いですが、郵送キットを利用するオンライン診療では自由診療の場合もあります。
最近では、オンライン診療で検査キットを自宅に郵送してもらえるクリニックもあり、忙しい方でも検査を受けやすくなっています。
生活習慣の見直しで症状を軽くする方法
軽症や検査待ちの期間でも、生活の工夫で症状をやわらげられます。
根治治療の代わりではありませんが、無理なく続けられる対策から始めてみましょう。
すぐにできる3つのセルフケア
特別な治療を始める前に、日常の工夫でできることもあります。
まずは続けやすい3つのケアから試してみましょう。
横向きで寝る・枕の高さを調整する
仰向けで寝ると舌が喉に落ち込みやすくなるため、横向きで寝る習慣をつけるのがおすすめです。抱き枕を使うと自然に横向き姿勢を保ちやすくなります。ただし、閉塞性睡眠時無呼吸症候群(OSA)の方に有効な例がある程度であり、補助的対策と考えましょう。
寝酒・喫煙を控える
アルコールは喉の筋肉を緩ませ、気道を狭くします。喫煙も炎症を引き起こし、空気の通り道を悪化させます。就寝前の飲酒や喫煙は特に避けましょう。
体重を適正に保ち、鼻づまりを改善する
肥満は首周りの脂肪を増やし、気道を圧迫します。適度な運動とバランスの取れた食事を心がけましょう。
また、鼻づまりがあると口呼吸になりやすくなります。点鼻薬を使う場合は長期間続けず、薬の種類や使用期間については医師や薬剤師に相談しましょう。
睡眠環境を整える工夫
質の高い睡眠は、症状の改善だけでなく、心身の健康を支える土台となります。
寝室環境を整えることは、手軽に始められるセルフケアの一つです。
- 室温・湿度を季節に合わせて快適に保つ(一般的に湿度40〜60%が目安)
- 遮光カーテンで外光を遮る
- 就寝1〜2時間前にはスマートフォンやPCの画面を見ない
- カフェインを含む飲み物は寝る3〜4時間前から控える
個人差はありますが、静かで暗く、適度な温湿度の環境が理想的です。自分に合った枕やマットレスを選び、寝姿勢を整えることも安眠につながります。
まとめ
睡眠時無呼吸症候群は、セルフチェックによって早期に気づける場合があります。自分の健康状態を客観的に確認することが、早期の対処につながります。
家族やパートナーの気づきも発見のきっかけになるため、気になる症状があれば放置せず、早めに専門の医療機関へ相談しましょう。適切な検査と治療を受けることで、睡眠の質は大きく改善し、将来の健康リスクを減らせます。




