いびきや日中の強い眠気が続く場合、睡眠時無呼吸症候群(SAS)が関係していることがあります。しかし、実際に受診しようとしても「何科を受診すればいいのか」と迷う人は少なくありません。
この記事では、睡眠時無呼吸症候群が疑われるときに受診すべき診療科と、検査・治療の流れをわかりやすく解説します。睡眠中の症状に心当たりがある方は、受診先を選ぶ際の参考にしてください。
目次
睡眠時無呼吸症候群が疑われる主な症状
睡眠時無呼吸症候群は、自分では気づきにくい症状が多い病気です。いびきや日中の眠気など、身近なサインを見逃さないことが早期発見につながります。
ここでは、疑われるときに見られる主な症状を確認しておきましょう。
参考:日本呼吸器学会「I-05 睡眠時無呼吸症候群(Sleep Apnea Syndrome:SAS)」
睡眠中のいびき・呼吸の停止・息苦しさ
代表的なサインは、睡眠中の「大きないびき」や「呼吸の停止」です。いびきが途中で止まり、しばらくして「ガッ」という大きな音とともに呼吸が再開するような場合は注意が必要です。こうした症状は、家族やパートナーなど、一緒に寝ている人からの指摘で初めて気づくケースが多くあります。
また、睡眠中に息苦しさを感じて目が覚める、寝汗をかくといった症状が見られることもあります。これらは睡眠の質を大きく低下させる要因の一つです。
朝の頭痛・倦怠感・集中力低下
朝の頭痛や、すっきりしない倦怠感が残るのも、特徴的な症状の一つです。これは、睡眠中に呼吸が止まることで体内の酸素が不足し、脳や身体が十分に休息できていないために起こります。
特に以下のような場合は注意が必要です。
- 睡眠時間をしっかり確保しても眠気が取れない
- 朝の頭痛が頻繁に起こる
- 日中の集中力が続かず、仕事の効率が下がる
十分な睡眠時間を取っても改善しないときは、睡眠時無呼吸症候群の可能性があります。
日中の強い眠気・居眠り
睡眠の質が著しく低下するため、日中に耐えがたいほどの強い眠気に襲われることがあります。特に、会議中や車の運転中など、本来であれば起きていなければならない場面で居眠りをしてしまうのは危険なサインです。
これらの症状を放置すると、高血圧や心疾患、脳梗塞といった命に関わる病気を引き起こすリスクが高まることがわかっています。少しでも心当たりがあれば、早めに医療機関で検査を受けることが重要です。
睡眠時無呼吸症候群は何科を受診すべき?
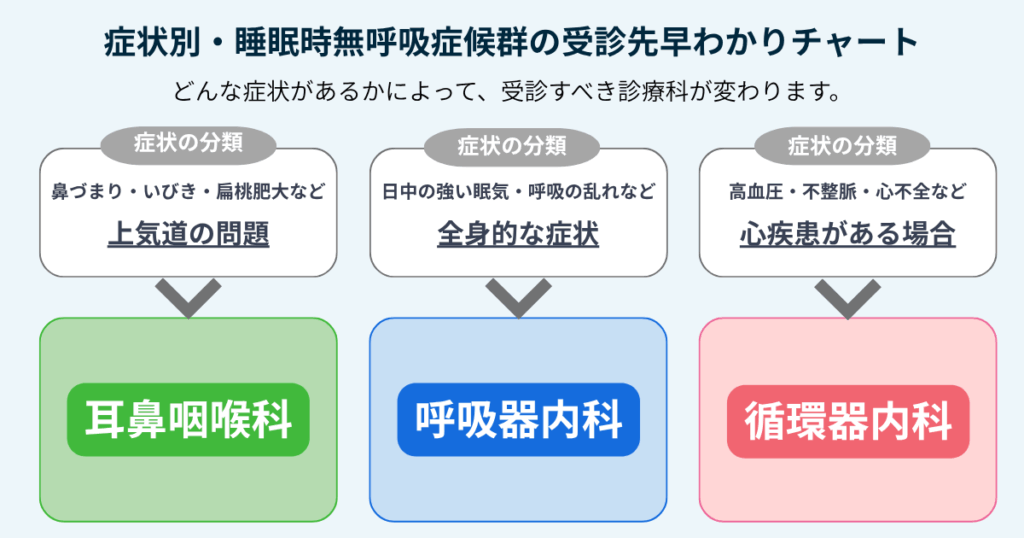
症状に心当たりがある場合、次に悩むのが「何科を受診すればよいか」という点です。
原因や症状によって適した診療科が異なります。
呼吸器内科|もっとも基本的な受診先
睡眠時無呼吸症候群の診療において、中心的な役割を担うのが呼吸器内科です。肺や気道の専門家であり、睡眠中の呼吸状態を総合的に評価し、診断を下せます。
日中の強い眠気や倦怠感といった全身の症状が気になる場合は、まず呼吸器内科を受診するのがよいでしょう。CPAP療法などの標準的な治療も、呼吸器内科で導入可能です。
耳鼻咽喉科|鼻づまりや扁桃肥大がある場合
いびきがひどい、鼻づまりが慢性化しているなど、上気道の問題が考えられる場合は耳鼻咽喉科が適しています。
代表的な対応内容は以下の通りです。
- 鼻・喉の構造のチェック(アデノイドや扁桃肥大など)
- 手術による気道確保の検討
- 歯科への紹介によるマウスピース療法
口腔内装置(マウスピース)療法は、歯科(睡眠歯科・口腔外科)で作製・調整を行います。
多くは呼吸器内科や耳鼻咽喉科、睡眠外来からの紹介で進みますが、地域によっては睡眠歯科が初診窓口となる場合もあります。
循環器内科や睡眠外来も選択肢に
すでに高血圧や不整脈、心不全などの心臓疾患を抱えている場合は、循環器内科での相談も有効です。睡眠時無呼吸症候群と心疾患は深く関係しており、治療を並行することで心臓への負担軽減も期待できます。
また、より詳しい検査や診断を希望するなら、「睡眠外来」や「睡眠センター」といった専門施設を受診する方法もあります。まずは身近な呼吸器内科または耳鼻咽喉科で相談し、必要に応じて専門施設を紹介してもらいましょう。
検査の流れ
睡眠時無呼吸症候群の検査は、呼吸の状態や睡眠中の酸素濃度を測定し、重症度を評価することで治療方針を決定します。
多くの医療機関で、日本呼吸器学会のガイドラインに準拠した方法が採用されています。
自宅で行う簡易検査(HST)
最初のステップとして、自宅で手軽に行える「簡易検査(HST:Home Sleep Test)」を実施します。
検査の流れは次の通りです。
- 医療機関で検査機器を借り、自宅で就寝時に装着
- 指や鼻にセンサーを付け、呼吸や酸素濃度を記録
- 翌日データを返却し、医師が解析・診断
この検査で異常が認められた場合、より精密な検査へ進みます。
医療機関で行う精密検査(PSG検査)
「終夜睡眠ポリグラフ検査(PSG検査)」は、医療機関に1泊入院して行う詳細な検査です。脳波・心電図・筋電図・呼吸・血中酸素濃度などを同時に測定し、睡眠の深さや無呼吸の回数を評価します。
日本では、PSG検査でAHIが20回以上/時と判定された場合、CPAP療法が保険適用となります。
治療法と日常でできる対策
検査によって睡眠時無呼吸症候群と診断された場合、重症度や原因に応じた治療が始まります。
同時に、日常生活での対策も症状の改善に役立ちます。
CPAP療法(経鼻的持続陽圧呼吸療法)
中等症から重症の患者に行われる、最も標準的で効果の高い治療法です。鼻に装着したマスクから一定の圧力で空気を送り込み、睡眠中の気道閉塞を防ぎます。
継続的に行うことで、次のような改善が期待できます。
- 日中の強い眠気・倦怠感の軽減
- 血圧の軽度低下(収縮期で約2〜3mmHg程度)
- 集中力・作業効率の向上
多くの患者で症状の改善が報告されていますが、効果の程度には個人差があります。
参考:日本呼吸器学会「Q30. CPAP(シーパップ)とはどのような治療法ですか?」
マウスピース療法や体位療法
比較的軽症の場合には、マウスピース(口腔内装置)を使用する治療が選ばれます。これは下あごを前方に固定して舌の落ち込みを防ぎ、気道を広げる方法です。
また、閉塞性睡眠時無呼吸(OSA)では横向き寝を習慣にする「体位療法」も有効とされています。ただし全例に十分な効果があるわけではないため、改善がみられない場合は他の治療を検討します。抱き枕を利用すると姿勢を保ちやすく、自然に横向きの維持が可能です。
生活習慣の改善も重要
治療と並行して、生活習慣を整えることが症状改善の基本です。
特に意識したいポイントは次の3つです。
- 体重管理:肥満は気道を狭める最大の要因。適度な運動と食事の見直しを。
- 飲酒の制限:アルコールは筋肉を緩め、気道閉塞を悪化させる。
- 睡眠環境の整備:枕の高さや寝具を調整し、横向きで眠れる体勢を保つ。
これらを意識することで、治療効果を高め、再発の予防にもつながります。
まとめ
睡眠時無呼吸症候群は、いびきや日中の眠気といった身近な症状の裏に、深刻な健康リスクが隠れている病気です。症状に心当たりがある場合は、まず呼吸器内科や耳鼻咽喉科を受診するとよいでしょう。
早期に適切な治療を開始することで、高血圧・心疾患・脳梗塞などのリスクを減らし、日中の眠気や倦怠感の改善が期待できます。放置せずに、まずは専門の医療機関に相談してみてください。




